整形外科について
整形外科は頭と内臓以外の病気すべてを担当すると言われています。首や背中、腰などの背骨の痛み、肩やひじ、手などの腕の痛み、股関節やひざ、足首などの足の痛みで困っている患者さまは数多くいらっしゃいます。また子供からご高齢の方まで幅広い年齢層の患者さまの痛みを対象に診療しています。ここでは痛みの場所ごとに、病気の説明をいたします。
首の痛み
ストレートネック・スマホ首
現代技術の発展により、スマートフォンの使用が急速に増加しています。総務省の令和3年版の情報通信白書の情報通信機器の保有状況の調査では、スマートフォンユーザーは日本の人口の69.3%と報告されています1)。スマートフォンの普及率が急上昇するにつれて、1日あたりの使用時間も急速に増加しています。しかし、長時間にわたるスマートフォン使用中の頭部の前傾姿勢(不良な姿勢)は、首や肩の痛みや頭痛、慢性疲労感、自律神経症状などを引き起こす可能性があります。スマートフォンの使用だけでなく、パソコンやデスクワーク、長時間の運転や高さの合わない枕の使用などでもストレートネックは生じるため注意が必要です。

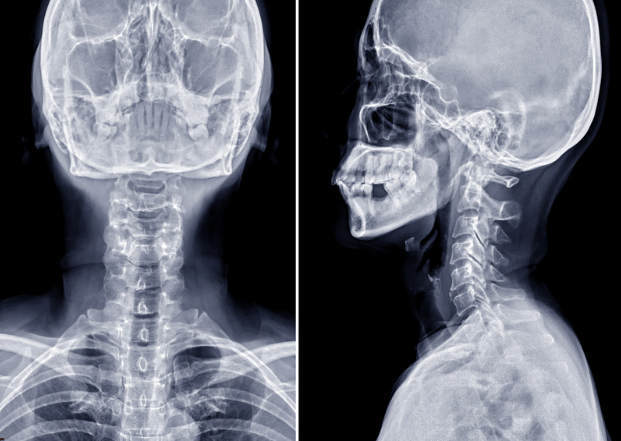
ストレートネック・スマホ首の診断
まずレントゲンを撮像し、正面と側面、顎を引いた状態、顎を上げた状態での頸椎の骨の並びや動揺があるかを評価し診断を行います。首の痛みが悪化しない範囲で撮影しますので、ご安心ください。
スレートネック・スマホ首の治療
一番大切なことはストレートネックやスマホ首の原因となるような姿勢を避けることです2)。また、30分間以上の同じ姿勢保持を回避したり、携帯やパソコンの使用は15分から30分使用したら休憩することをお勧めします。避けた方がよい姿勢や休憩の仕方を描きしましたのでご覧ください。

次に鎮痛薬や湿布などを使用してもらい消炎を図り、当院では物理療法(温熱,電気,牽引,近赤外線)を併用し症状を緩和していきます。またタオルを用いたアライメント調整法(下の図7)を指導しています。

最後に日常での空き時間を利用して図8に示すアライメント調整法も指導しております。

引用
- 総務省|令和3年版 情報通信白書|情報通信機器の保有状況 (soumu.go.jp)
- 【運動器疾患の理学療法における姿勢へのアプローチ】頸椎疾患の理学療法における姿勢へのアプローチ(解説)川崎 洋二, 高島 孝之 理学療法 (0910-0059)33巻2号 Page114-124(2016.02)
頚椎椎間板ヘルニア
首の椎間板というクッションが破れて,中身(髄核)が後ろの神経を押して症状を引き起こしている状態を頸椎椎間板ヘルニアと言います。発症年齢は30~50歳代に多く、症状としては首の痛み、肩甲骨の痛みしびれ、肩や腕、手の痛みしびれを生じることが多いです1)。
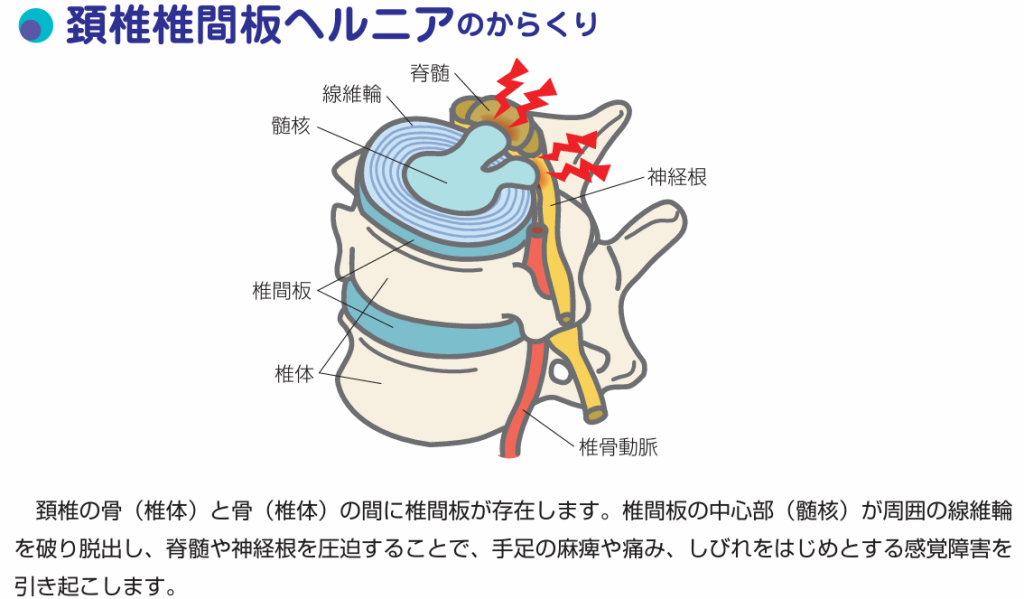
頸椎椎間板ヘルニアの診断
診断はしびれや痛みの範囲、レントゲン所見で頸椎椎間板ヘルニアを疑います。また下の図2のように首を伸ばしたり、横に曲げたりすることで痛みが誘発される場合はヘルニアを強く疑います2)。

首のMRIで神経の圧迫所見がある場合確定診断します。
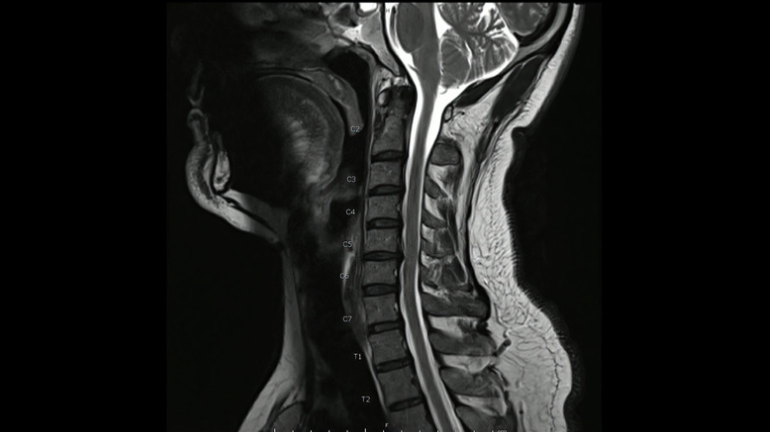
頸椎椎間板ヘルニアの治療
治療の第一選択は保存治療です。まずは首の安静を図るために頸椎のカラーを使用してもらうことが多いです。カラーに下顎を乗せてもらい、痛みを緩和させます。同時に痛み止めの内服や湿布を併用したり、首の牽引療法や電気療法を行い、除痛の相乗効果を狙います。ヘルニアは自然に吸収され、症状が軽減することが多いため、痛みがある間だけしっかり治療していただくことを推奨してます。

引用
- 脊椎・脊髄に異常があるもの【頚椎椎間板ヘルニア】笹森 徹 北海道大学医学部脳神経外科 BRAIN NURSING 2015 vol.31 no.5
- 特集:ポイント解説整形外科診断の基本知識 脊椎脊髄疾患 頚部神経根症の診断 吉井俊貴 江川 聡 MB OrthoD.30(10):7-13,2017.
頚椎症
頚椎症はヘルニアと違って、加齢とともに生じる首の骨の並び方の異常や首の神経の周りの靭帯が分厚くなることにより、神経の枝や本幹が圧迫されることにより生じます。首だけの痛みの場合は頚椎症、腕のしびれを伴う場合は頚椎症性神経根症、手の使いにくさや歩きにくさまで伴う場合は頚椎症性脊髄症ということも呼び方が紛らわしい病気です。ヘルニアよりも年齢を重ねて発症することが多いので、高齢者に多いです。
頚椎症の診断
頚椎症の診断はヘルニア同様、痛みしびれの範囲、レントゲン、MRIで行います。レントゲンで骨と骨の隙間が狭くなっていたり、骨がずれているなどの変性所見(加齢性の変化)があると頚椎症を考えます。
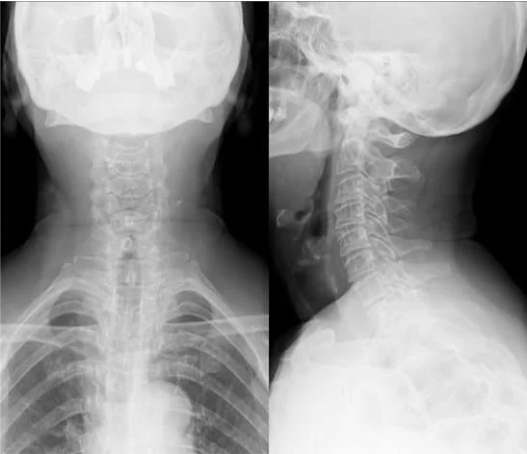
また頸椎MRIで脊髄の圧迫と信号変化があると頚髄症を強く考えます。
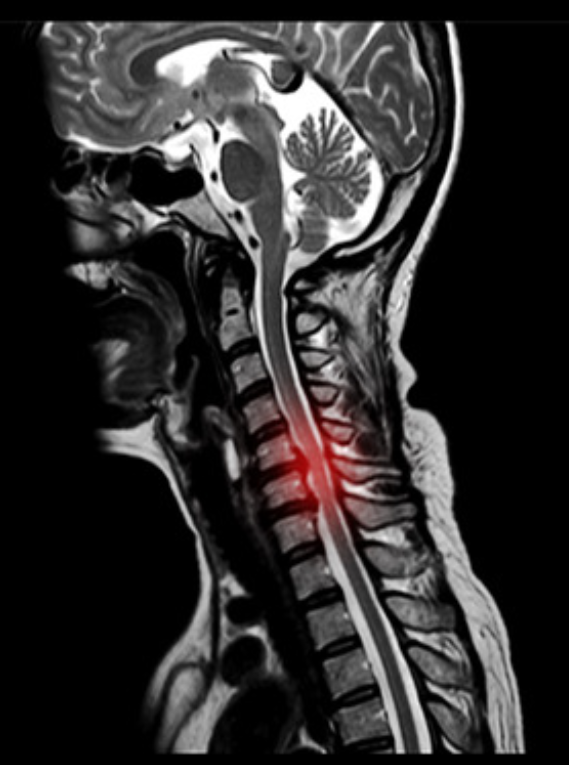
頚椎症の治療
首の痛みや腕のしびれ痛みの場合はヘルニアと同様の保存治療を行います。まずは首の安静を図るために頸椎のカラーを使用してもらうことが多いです。カラーに下顎を乗せてもらい、痛みを緩和させます。同時に痛み止めの内服や湿布を併用したり、首の牽引療法や電気療法を行い、除痛の相乗効果を狙います。
しかし、腕のしびれ痛みがかなり強い場合、腕や手の力が入らない場合、手の使いにくさが強い場合(お箸やボタンかけができなくなることがあります)、歩行が不安定であったり、よろけたりする場合は神経の圧迫がかなり強いことが考えられます。そのような場合はMRIを確認後、早期に手術ができる病院へ紹介することがあります。
腰の痛み
急性腰痛症・ぎっくり腰
発症から1か月以内の腰痛は急性腰痛症と呼び、比較的自然経過で痛みが取れやく、発症から1か月半で痛みは半分以下になると報告されてます。ぎっくり腰のように重いものを持った時や無理したときに腰を痛めてしまう場合や、長時間の運転や仕事の重労働がベースにあり、その積み重ねで腰を痛めてしまう方もいらっしゃいます。急性腰痛症のうちにしっかりと初期治療を行い、腰痛を慢性化させないことが重要です。

急性腰痛症・ぎっくり腰の診断
腰痛には内科の病気が隠れていることがあります。問診やこれまでになった病気のチェック、診察で泌尿器科疾患(尿路結石、腎結石)や産婦人科疾患(子宮内膜症、妊娠)、血管性疾患(腹部大動脈瘤、解離性大動脈瘤)の可能性を確認する必要があります。

次に腰痛のレッドフラッグ(赤信号)の確認をします。レッドフラッグとは、見逃しては行けない腰痛疾患の総称で、代表的なものはがんの骨転移による転移性脊椎腫瘍や背骨の感染で生じる化膿性脊椎炎、高齢者によく生じる腰椎圧迫骨折などがあります。これらの疾患は放置すると腰痛で動けなくなるだけでなく、腰の神経を圧迫し、足のしびれや麻痺を生じます。神経圧迫の症状が進行すると手術を受けても後遺症が残るような状態(手遅れの状態)となり、その結果ADLが悪化し、致命的になる可能性もある怖い病気です。そのため、腰痛や神経症状が強い場合はレントゲンだけでなくCT・MRIもチェックし、これらのレッドフラグを見逃さないように丁寧な診療を心がけています。

急性腰痛症・ぎっくり腰の治療
まずしっかり炎症を抑える薬を内服し、また患部に消炎鎮痛効果のある湿布(かぶれる場合は塗り薬)を処方します。痛みが強い場合は腰痛ベルトやコルセットを処方し、無理をしないように生活指導も行います。一方で1日以上安静は逆効果との報告もございますので、痛みに応じて無理のない範囲で生活してもらうことを推奨してます。強い痛みが落ち着いてきた場合、痛みが慢性化しないように物理療法(牽引や電気、超音波)も併用し治療していきます。
引用
- 腰痛診療ガイドライン2019 (改訂第二版)
腰椎椎間板ヘルニア
腰骨と腰骨の間には椎間板というクッションがあり、骨同士がぶつかるのを防いだり、腰骨を安定化させたりしています。しかし、時に椎間板の後ろに裂け目が入り、椎間板の中身(髄核)が後ろに飛び出し神経を圧迫し、腰痛や足のしびれ痛みを生じてしまうことがあります。これを腰椎椎間板ヘルニアと言います。ヘルニアは英語で飛び出すと言う意味なので、文字通り腰骨の椎間板が飛び出すことで起きる病気です。20~40歳の男性に多く、症状は様々で腰痛のみの場合や足のしびれ痛み(太ももの外側や後ろ側、ふくらはぎ)、さらにひどいと足の力が入らなくなったり、オシッコがでなくなったりすることもあります(この場合は緊急手術が必要)。症状が悪化する前に早期診断することが必要です。
腰椎椎間板ヘルニアの診断
まず診察を行います。腰や足のどの場所が痛いのかしびれるのかを確認します。またどのような姿勢で痛むのか、日常生活でどんな時がつらいのかを確認します。次にレントゲンのチェックをし、骨の異常がないかチェックします。ヘルニアを強く考える場合は、MRIを撮影し確定診断を行います。

腰椎椎間板ヘルニアの治療
ヘルニアが圧迫することで神経の炎症が生じていますので、まず炎症を抑える薬を処方します。また腰痛ベルトやコルセットを処方し、局所の安静を図ります。痛みがかなり強い場合は、ブロック注射を行い痛みの緩和を図ります。並行して物理療法も行い、総合的に治療していきます。痛みが楽になった後も無理をすると再発する可能性がありますので、長時間の運転を避けてもらったり、重いものをなるべく持たないようにしてもらったり、仮に持つとしても体の近くで持ってもらうように指導しております。中には手術となる患者さまもございます。院長はヘルニアの手術も数多く行っていたので、手術の簡単な説明も可能です。患者さまがなるべく不安にならないような診療を心がけております。

引用・参考
- 腰椎椎間板ヘルニア診療ガイドライン2021(改訂第3版)
変形性腰椎症
年齢を重ねるにつれて腰骨がズレたり、痛んだりして腰痛が生じることがあります。このような状態を変形性腰椎症と言います。このような状態になると姿勢も悪くなり背筋も弱くなっていき、痛んだ腰骨の負担がさらに大きくなり、腰痛が悪化するという負のスパイラルに陥る方をよく目にします。痛みをまったくゼロにすることは難しいかもしれませんが、少しでも痛みを緩和できるように、共に付き合っていけるような状態を目指して、治療を提供してく所存です。

変形性腰椎症の診断
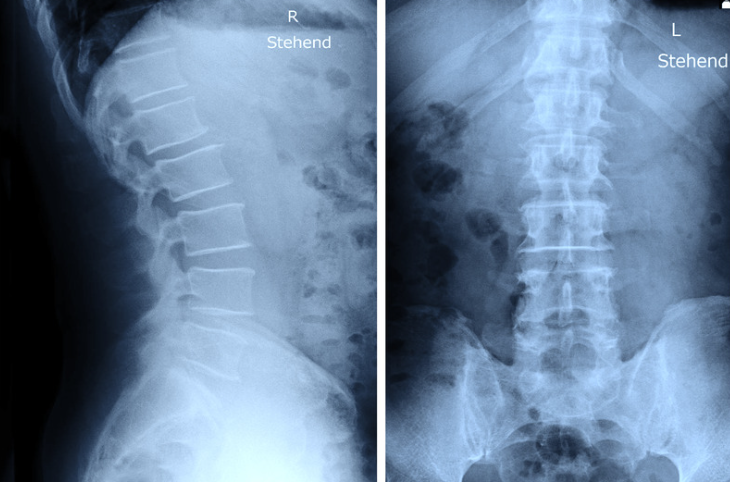
高齢の方の慢性的な腰痛の場合、変形性腰椎症の場合が多いです。基本的にレントゲンを撮って、腰骨の正面と側面、また前かがみや後ろに反らした状態で腰の並びやずれがないかをチェックします。
変形性腰椎症の治療
炎症を抑えるような薬に加えて、痛みのある場所に直接痛み止めや炎症止めを注入し痛みを緩和することがあります。痛みが強い場合は定期的に注射を行い、痛みを緩和していきます。また腰痛ベルトやコルセットを作成し、日常生活の痛みの緩和を図ります。また継続的に物理療法(牽引やホットパック、電気治療)を行い、許容範囲の痛みとなることを目標に治療を行います。痛みが緩和できた場合は、一日8000歩以上を週3回などを目標に運動の習慣を持ってもらい、痛みを悪化させないように努めていただくよう啓蒙、患者さまを鼓舞できるよう努めております。
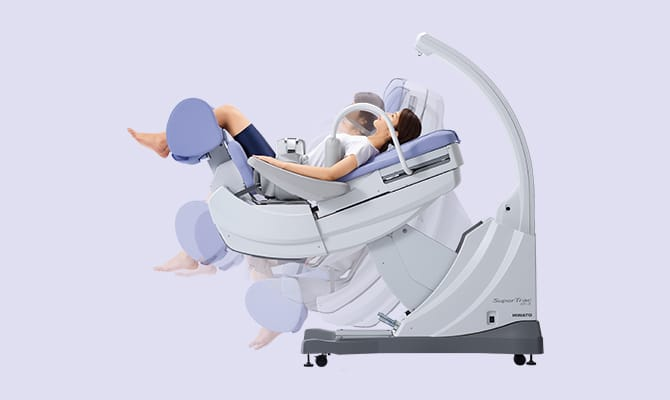
引用・参考
- 牽引装置 スーパートラック ST-3CL|ミナト医科学 (minato-med.co.jp)
腰部脊柱管狭窄症
変形性腰椎症をベースに起こることが多く、高齢の方によく生じる病気です。変形性腰椎症と大きく違う点は、腰骨のズレや神経の周りの靭帯が分厚くなることで、神経の通り道が狭くなり、神経が圧迫されることです。脊柱管という腰骨の中の神経の通り道が狭くなるため、腰部脊柱管狭窄症と呼ばれます。症状としては、腰痛よりも足のしびれや痛みが出やすいです。特にお尻や太ももの外側・後ろ、ふくらはぎのしびれ痛みを生じ、歩くとどんどん痛みが強くなり、数十メートルも歩けなくなってしまう方もいます。前かがみの姿勢で足の痛みが楽になることが多いため、自転車を乗るときは痛みを感じない方がいらっしゃいます。

腰部脊柱管狭窄症の診断
足のしびれ痛みの範囲、は行(歩いてどんどん痛くなること)の有無、足に力が入るかをチェックします。足の血管が詰まっても同じような症状となるので、足の甲の動脈が触れるかを確認することもあります。レントゲンで腰骨の並びもチェックしますが、神経の通り道が本当に細くなっているかはMRIを撮像しないとわからないため、症状が酷い方にはMRIを撮ることを推奨してます。
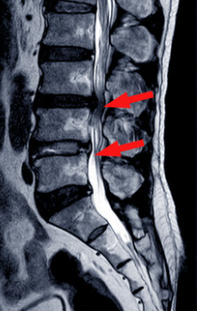
腰部脊柱管狭窄症の治療
炎症を抑える薬に加えて、神経の痛みを緩和する薬を出すことも多いです。また痛みが強い場合は、ブロック注射を行い、消炎を図ることもあります。またコルセットや物理療法を行い、痛みを緩和していきます。症状が進行性の場合は、手術適応となることもあります。腰部脊柱管狭窄症の手術は圧迫を撮る手術、固定をする手術があり、院長はどちらの手術も数多く経験しており、手術の具体的な説明も可能です。患者さまがなるべく不安とならないように丁寧な診察を心がけておりますので、不安なことがございましたら、お声がけください。
腰椎圧迫骨折
腰椎圧迫骨折は骨粗しょう症を背景にして、転倒などをきっかけに生じる高齢の方に多い病気です。いつの間にか骨折と言われ、転倒などのきっかけがない場合もあります。腰の痛みはかなり強く、動けなくなり入院となることもありますので、まずは腰椎圧迫骨折にならないように予防(骨粗しょう症の治療)を行うことが重要になってきます。

腰椎圧迫骨折の予防
腰椎圧迫骨折の予防=骨粗しょう症の適切な治療です。ホームページ内に骨粗しょう症の診断から治療までの記載がございますので参照していただけたらと思います。↓ ↓ ↓ ↓ ↓ ↓
腰椎圧迫骨折の診断
診断はレントゲンで行います。正面と側面を確認し、つぶれている腰骨がないかチェックします。腰骨がつぶれてなくても安心はできず、不顕性骨折と言ってレントゲンでわからない骨折もあるので、痛みが強い場合はMRIで診断することもあります。
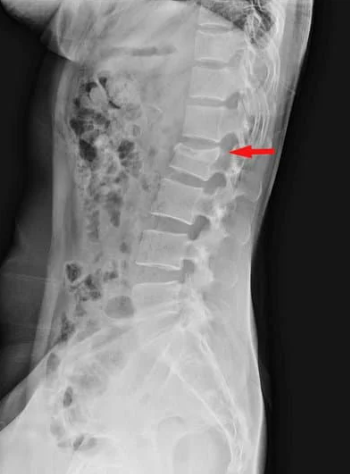
腰椎圧迫骨折の治療
まずは痛みをとるために薬の処方を行い、また腰骨を安定化させるためにコルセットの作成を行います。また除痛効果のある注射を定期的にうち、痛みを和らげていきます。骨粗しょう症の治療をしていない方は骨粗しょう症の治療を早期に開始して、再発しないように努めます。痛みが慢性化しそうな場合は物理療法も並行して行い、痛みが緩和する方向に治療していきます。
肩の痛み
五十肩・肩周囲炎
40歳を過ぎると、特にきっかけがなく肩の痛みを生じる方が多くなります。明確な原因はわかっていませんが、肩の関節が炎症を起こして痛むことを生じることを肩周囲炎・五十肩と言います。五十肩という言葉の起源は、江戸時代の書物『俚り言げん集しゅう覧らん』に「凡、人五十歳ばかりのとき、手腕、関節の痛むことあり、ほど過ぎれば薬せずして癒ゆるものなり、俗にこれを五十腕とも五十肩ともいう」とあり、江戸時代にはすでに五十肩とよばれていたことがわかります1)。五十肩は正式な病名ではなく、「さしたる誘引がなく肩痛および肩関節可動域制限をきたしたもののうち、腱板断裂や石灰性腱炎以外のもの」とされます1)。

五十肩・肩周囲炎の診断
診察にて肩の可動域を確認し、どの方向で痛みが出るかを確認します。次にレントゲンで肩の石灰化や変形がないかを確認します。肩の動きが著しく悪い場合はMRIで腱板という肩の筋が痛んでいないかをチェックします。五十肩・肩周囲炎は画像の検査で診断がつかないので、ほかの肩の病気がなければ五十肩・肩周囲炎とすることが多いです。

五十肩・肩周囲炎の治療
五十肩(凍結肩)は外傷などの誘因がなく肩の痛みが発生し、その後に肩の動きが制限されます。一般的に炎症期、拘縮期、回復期という経過をたどります。炎症期は肩の痛み(安静時や夜間に痛みをともなうことが多い)と肩の動きに制限がある初期の病態で、この時期は局所の安静や消炎鎮痛処置(内服や外用薬、関節内注射など)を行います1)。拘縮期になると痛みは軽減してきますが、肩の動きの制限が強くなります(肩が高くならないように当院にてリハビリも可能です)。回復期には肩の動きが改善していきますが、そこにいたるまでには発症から2年ぐらいかかることもあります1)。平均2年という長い期間付き合わなければならない病気ですので、焦らずゆっくり治療していきましょう。
引用:
- 整形外科ナースのためのお悩み相談室 五十肩と肩腱板断裂はどう違うのでしょうか? 松浦 健司(永広会島田病院 整形外科). 整形外科看護(1342-4718)18巻10号 Page994-996(2013.10)
腱板断裂
腱板は棘上筋、棘下筋、小円筋、肩甲下筋からなり、肩関節を動かすために大きな役割を担っています。腱板断裂には外傷性と加齢にともなう変性によるものがあります図3。しかし、腱板断裂は必ずしも症状が出るわけではなく、何らかの誘因や腱板断裂の状態によって症候性になることがあります1)。
症候性の腱板断裂の症状としては、断裂した腱板が引っかかること(インピンジメント)による痛みや、とくに挙上の途中で痛くなる有痛弧徴候、断裂で起こった関節周囲の炎症による痛みがあります。また、腱板機能が低下することで、肩関節の筋力低下や挙上障害などが起こります。
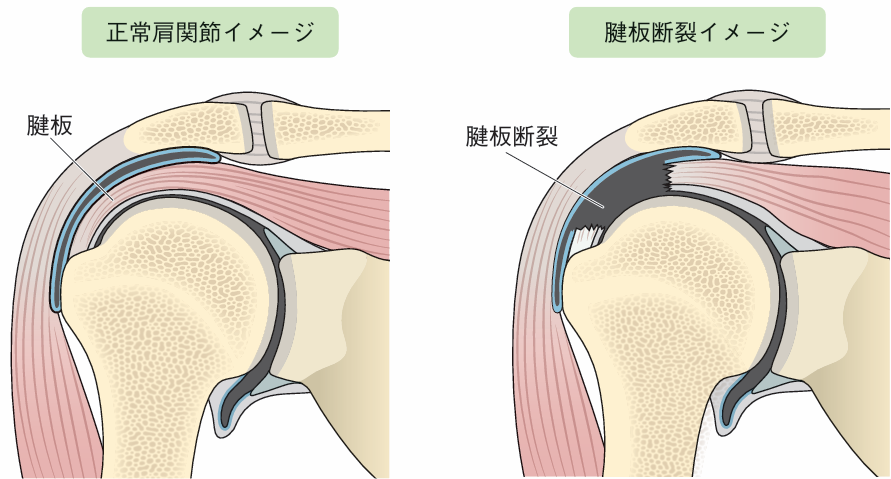
腱板断裂の診断
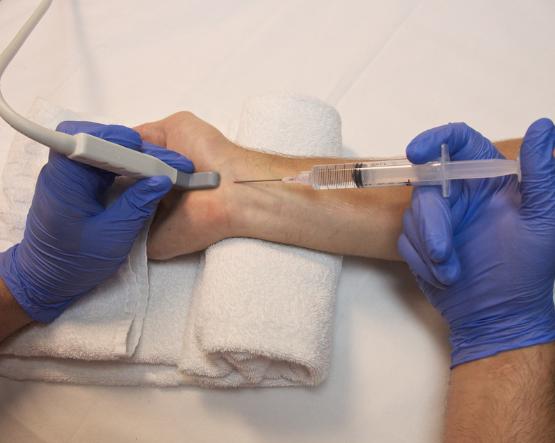
五十肩の診察同様、肩の可動域やどのような動きで肩の痛みが出るかをチェックします。そして、肩の変形がないか石灰化がないかをチェックします。腱板断裂を疑う方にはエコーやMRI(下の画像)で腱板断裂の有無を確認し、確定診断いたします。

腱板断裂の治療
治療としては、初期の段階では炎症による痛みを改善するために局所の安静や消炎鎮痛処置(内服や外用薬、関節内注射など)を行います。炎症がおさまってきたら、肩関節のストレッチや筋力強化などのリハビリを行います。適切に治療が行われても症状が改善しない場合には、手術療法を提案します(手術適応の患者さまは提携している病院へ紹介いたします)。断裂した腱板を再度本来の付着部に縫い付ける腱板修復術や、修復が困難で腱板断裂性関節症まで進行した患者さんに対してはリバース型人工肩関節置換術を行うこともあります。

引用
- 整形外科ナースのためのお悩み相談室 五十肩と肩腱板断裂はどう違うのでしょうか? 松浦 健司(永広会島田病院 整形外科). 整形外科看護(1342-4718)18巻10号 Page994-996(2013.10)
- 五十肩の診断と治療. 関東労災病院スポーツ整形外科部長 岩噌弘志. 日本医事新報 No.4650 2013.6.8
肘の痛み
テニス肘・上腕骨外側上顆炎
肘の外側のスジ(腱)が骨にくっついている所の炎症により、肘の痛みを生じる病気をテニス肘、正式名称で上腕骨外側上顆炎と言います。好発年齢は30歳代の後半から50歳代で、テニスやバドミントンなどのラケットスポーツをやっている人に起きやすいです。フライパンや椅子など少し重いものを持つと肘の外側が痛くなるのが特徴です。
テニス肘・上腕骨外側上顆炎の診断
診察では肘のスジの付着部を軽く押したり、手首を反らして肘の痛みが生じるかを確認します。またレントゲンで肘の変形がないかを確認し、エコーでスジが腫れてたり痛んでいたら(下の図)、診断が確定します。
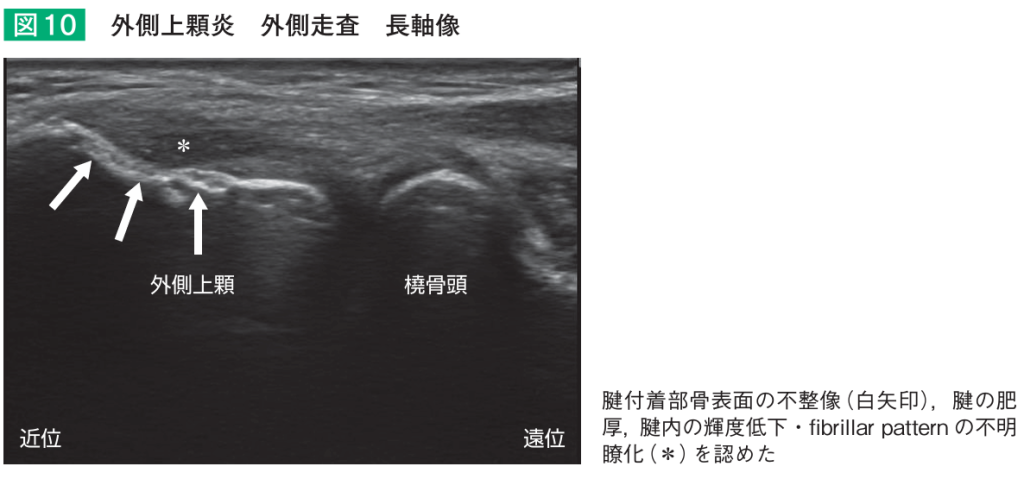
テニス肘・上腕骨外側上顆炎の治療
まずは炎症を抑えることが重要です。日常生活で重いものを持つことを控えたり、肘に負担がかかるようなスポーツを休止してもらう必要があります。次に炎症を抑えるような飲み薬や湿布、塗り薬などを処方します。またテニス肘用のバンドがあり、痛みが軽減のために処方することが多いです。

並行して物理療法やリハビリも行い、炎症を鎮静化させることに注力します。また炎症や痛みが強い場合はステロイドによる注射を行うことがガイドラインにても推奨されており、当院でも行っております。上記の保存治療でも効果が乏しい場合は自費診療になりますが、再生医療などが推奨されます。当院にても導入を検討しておりますので、導入次第お知らせいたします。
引用・参考
- 肘関節における超音波診療. 横山賢二1,松浦哲也. 関節外科 Vol.40 10月増刊号(2021)
- 上腕骨外側上顆炎診療ガイドライン2019(改訂第2版)
手の痛み・しびれ
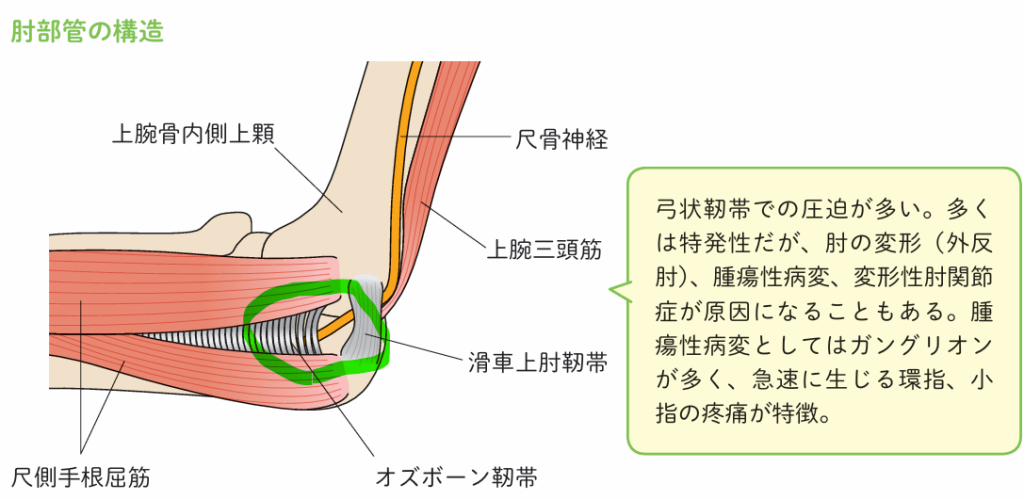
肘部管症候群
肘の内側に尺骨神経という神経が通っています。肘の内側をデコピンすると、肘や指までビーンっとしびれるため、肘の内側はfanny boneなどと言われいます。その尺骨神経の通り道が狭くなり、腕の内側や小指のしびれを起こす病気を肘部管症候群と言います。下の図の緑の部分で狭くなります。
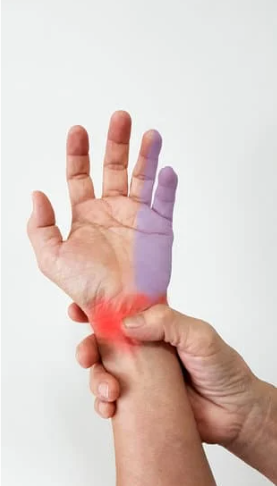
肘部管症候群の診断
まずしびれや痛みの範囲を確認します。尺骨神経が障害されると、腕の内側と小指、薬指の半分に痛みとしびれがでます。またチネル サインと言って、肘の内側をたたくと痛みやしびれが誘発されることをチェックします。
レントゲンでは肘の変形の有無をチェックし、また神経伝導検査と言って手や腕に電極をつけて診断を確定することもあります。
肘部管症候群の治療
基本的に肘への繰り返しの不安によって、病気を生じることが多いので、まずは肘の安静を指導します。例えば、寝そべりながら肘を曲げた状態でスマホを操作することが、かなり肘の不安になりますので、このような姿勢はなるべく避けてもらいます。さらにサポーターやシーネ固を行ったり、しびれの薬や炎症を抑える湿布、塗り薬を使用し痛みしびれを緩和します。また注射や物理療法、リハビリを併用ししびれや疼痛の軽減に努めます。
上記の保存治療でも改善ない場合は、手術をお勧めします。手術は上の図の緑の神経の通り道が狭くなっている部分を切開し圧迫をとる手術です。その際は近隣の手術ができる整形外科病院へ紹介いたします。
引用
- 【「新人ナース応援号」ポイント厳選!ここだけ覚える 整形外科の疾患イラストノート 上肢・脊椎・骨粗鬆症編】上肢の疾患 手根管症候群・肘部管症候群(解説). 佃 幸憲(小樽市立病院 整形外科). 整形外科看護(1342-4718)26巻5号 Page457-462(2021.05)
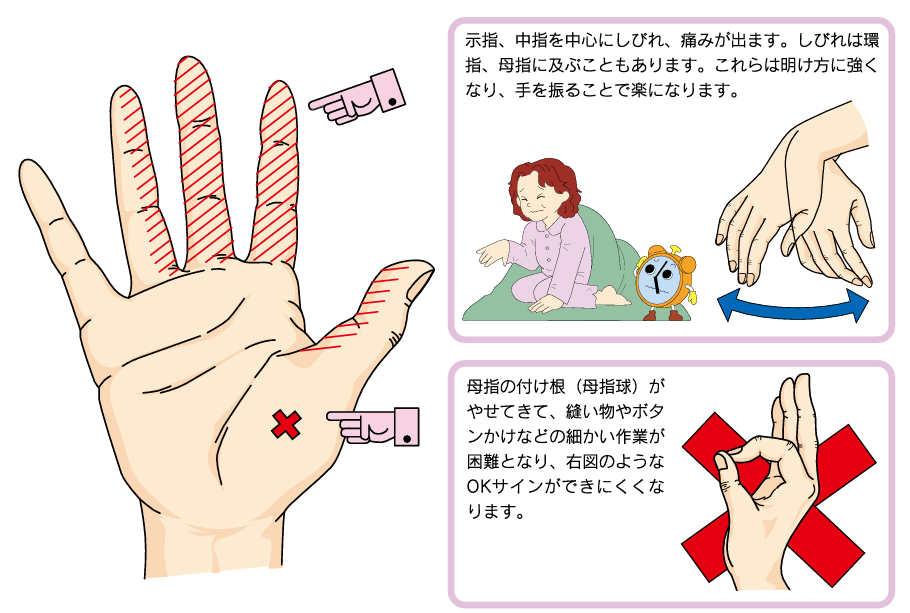
手根管症候群
手首の真ん中に正中神経という神経が走っており、その正中神経の通り道が狭くなると、親指から人差し指、中指、薬指の一部にしびれ痛みをきたします。これを手根管症候群と言います。明け方に強くなり、手を振ることで楽になります。親指の付け根が瘦せてきて、縫物やボタンかけなどの細かな作業がやりにくくなり、図のようなOKサインができなくなります。
手根管症候群の診断
しびれ・痛みの範囲の確認と、ハンマーで手首を軽く叩くことで痛みを誘発するティネル サインの有無で手根管症候群を診断します。レントゲンで手首の変形がないかも確認し、また神経伝導検査を行い、NCVの低下や潜時延長を確認いたします。

手根管症候群の治療
しびれを緩和させるために、しびれを抑える薬や炎症を軽減する湿布・塗り薬を処方します。また手首の注射により、分厚く脹れた神経の炎症を軽減し、痛みを和らげます。手首のサポーターを処方し、手首の安静を図ることで、痛みを軽減させます。 並行して物理療法を行うこともあります。
上記の保存治療でもしびれ痛みが軽減しない場合は、手術を進めることもあります。手術は神経の上の横手根靭帯を切開し、正中神経の圧迫を解除します。当院では手術を行っていないため、手術の際は手術のできる近隣の整形外科病院をご紹介いたします。
引用・参考:
- 「手根管症候群」|日本整形外科学会 症状・病気をしらべる (joa.or.jp)
ドケルバン病
腱の周りの腱の炎症(いわるゆ腱鞘炎)によって手首の親指側の痛みを生じる病気をドケルバン病と言います。1895年にスイスの外科医であるフリッツ・ド・ケルバンによって報告されたことからこの名がつきました。
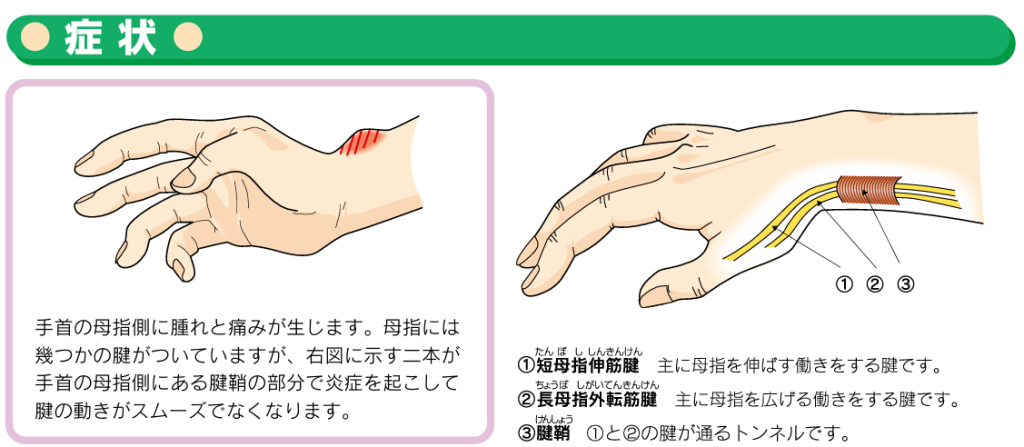
妊婦や産後、更年期の女性になることが多いですが、パソコンやレジ打ち作業など指を繰り返し使う仕事の方もなりやすいと言われてます。
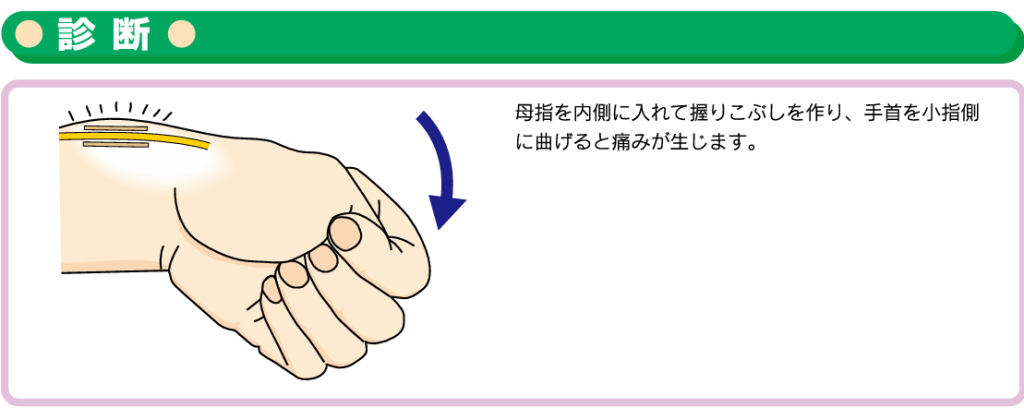
ドケルバン病の診断
まず診察で痛みの部位、圧痛部位を確認します。次に母指を内側にいれて握りこぶしを作り、手首を小指側に曲げます。ドケルバン病の場合はこの手首の動作をすると痛みが誘発され、診断することができます。
ドケルバン病の治療
炎症が原因ですので、炎症を抑える薬や湿布、塗り薬、サポーターを処方します。また痛みの場所に炎症を抑える注射を行い、痛みを軽減させます。繰り返しの注射で痛みが軽減されない場合は、手術ができる病院へ紹介とすることもあります。

引用・参考
- 「ドケルバン病(狭窄性腱鞘炎)」|日本整形外科学会 症状・病気をしらべる (joa.or.jp)
母指CM関節症
ものをつまむときや蓋を開けるときに親指の付け根が痛くなる病気です。加齢や手の使い過ぎによって、親指の関節の軟骨が痛むことで起きる病気です。親指のCM関節という関節が痛むことで生じるため、母指CM関節症と言います。
母指CM関節症の診断
痛みや圧痛の場所の確認を行い、レントゲンでCM関節の隙間が狭くなっていたら診断となります。
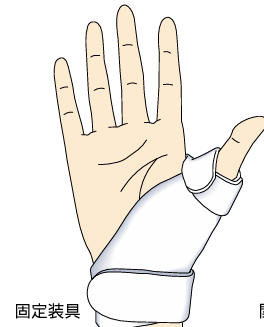
母指CM関節症の治療
炎症を抑える飲み薬や湿布、塗り薬を処方します。親指の安静のために専用の装具があるので希望がある方はこちらも処方します。痛みが強い場合は、炎症を抑える薬を注射し痛みの軽減を図ります。並行して物理療法を行うことも多いです。
上記の保存治療でも痛みが軽減しない場合は、手術のできる病院へ紹介いたします。
引用
- 「母指CM関節症」|日本整形外科学会 症状・病気をしらべる (joa.or.jp)
ばね指
年齢性の変化と使い過ぎによって、指の付け根の腱の周り(腱鞘という組織)に炎症を生じ、腱鞘が分厚く脹れて、指が動かしずらくなる病気があります。この病気をばね指・腱鞘炎と呼びます。非常によくある病気で整形外科の外来をやっていると1日に1人はこの病気の患者さまを診ます。指を曲げると引っ掛かり、指を伸ばすのに痛みが伴うことがあります。
ばね指の診断
まず痛みと圧痛の部位を確認し、引っ掛かりがないかチェックします。次にレントゲン検査を行い、骨の異常がない確認します。
ばね指の治療
痛み止めの塗り薬と炎症を抑える注射を行います。注射に関しては、注射によって腱の断裂のリスクがございますので、当院では3回以上の注射が必要な場合は手術ができる病院へ紹介することを患者さまに提案しています。患者さまにとっては、手数をかけることですので、よく相談して治療方針を決めていきましょう。

引用・参考
- 「ばね指(弾発指)」|日本整形外科学会 症状・病気をしらべる (joa.or.jp)
へバーデン結節
指の第一関節の軟骨のすり減り、変形によって第一関節の痛みや腫れが生じる病気をへバーデン結節と言います。更年期を過ぎた女性や手をよく使い仕事、家族で同じような症状がある方、肥満のある方に多いと言われています。変形が進むと指が徐々に曲がり、伸ばしにくくなることがあります。
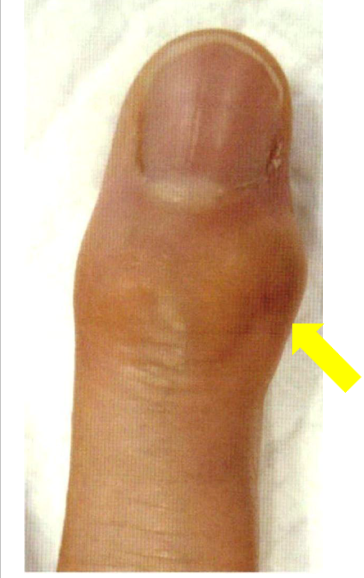
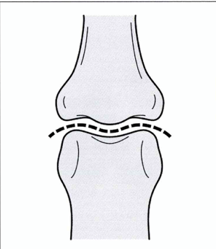
へバーデン結節の診断
第一関節の圧痛や腫脹を確認し、レントゲンで関節の隙間が狭くなっていることをチェックします。

へバーデン結節の治療
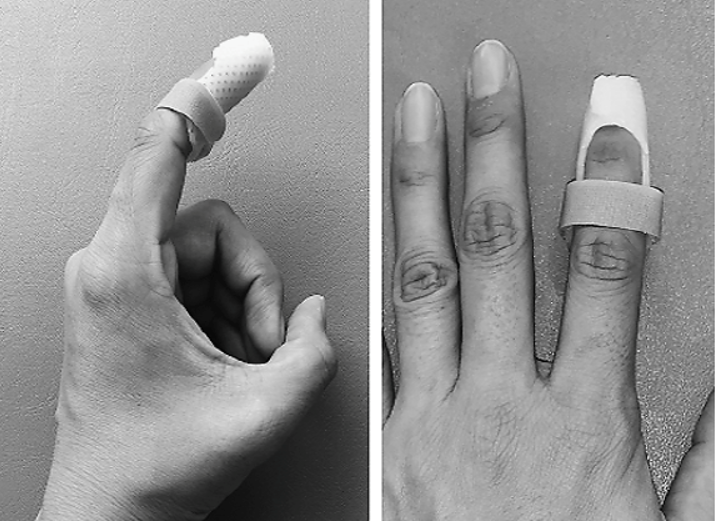
痛み止めの塗り薬や湿布を処方し、炎症を抑え痛みを軽減します。またテーピングを指導して、局所の安定化に努めます。
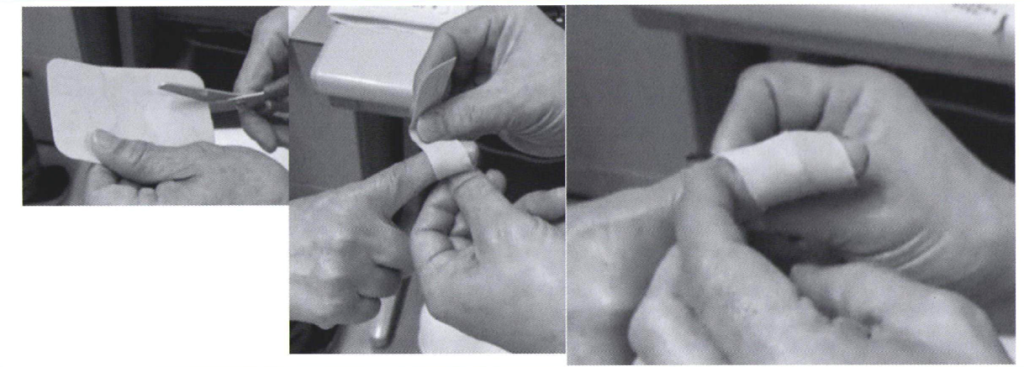
また夜だけ使用するナイトスプリントも有用であると報告があります。エビデンスはありませんが、近年エクオールというサプリメントがへバーデン結節の鎮痛に有用との報告がございます。
引用・参考
- 建部、MB Orthop、2016
- 林原、MB MED Reha、2020
- 富永、中四整会誌、2023
股関節の痛み
変形性股関節症
年齢とともに股関節の軟骨がすり減ることで股関節の痛みを生じます。この病気を変形性股関節症と言います。特に足りあがりや歩き初めに足の付け根に痛みを生じることが多く、病気が進行するとその痛みが強くなります。また炎症が強くなると体重をかけていない時や寝ているときも痛みが生じ、不眠となる方もいらっしゃいます。股関節の痛みによって、靴が履きにくくなったり、足の爪が切りにくくなったり、階段上り下りなど日常生活に支障がでることがあります。

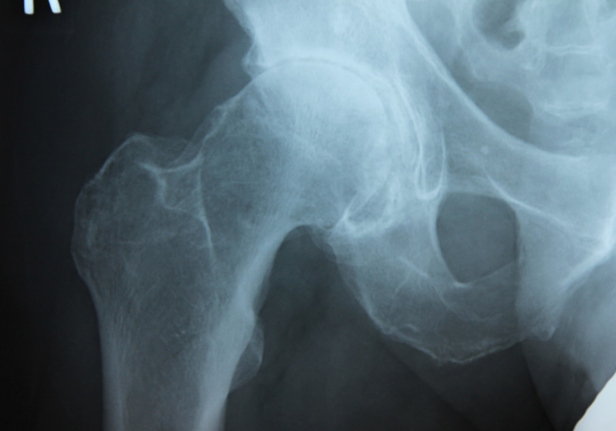
変形性股関節症の診断
レントゲンで狭くなった股関節の隙間や骨の棘を確認することで診断します。
変形性股関節症の治療
まずは炎症を抑える薬や湿布、塗り薬を使用し、消炎を図ります。並行して生活指導を行います。抵抗はあるかもしれませんが、杖を使うと痛みが楽になることがあります。また肥満がある方はダイエットを考えてもらい、また週2-3回程度のプールでの運動は痛みを悪化させず、減量を促すことに有効です。これらの保存療法でも症状が取れない場合は手術療法を考え、近隣の病院へ紹介することもあります。

ひざ関節の痛み
変形性膝関節症
年齢を重ねるにつれて膝の軟骨の弾性が低下し、徐々に軟骨がすり減り膝の痛みの原因となることがあります。これを変形性質関節症と言います。更年期を過ぎた女性に多く、体重がかかる膝の内側が痛むことが多いです。変形が進むと、内側の隙間がすり減り、O脚となることが多いです。初期は立ち上がりの膝の痛みが中心で、安静にすると痛みは改善します。しかし、進行すると階段や正座でも痛み、最終的に体重をかけていない時も痛みが出るようになります。

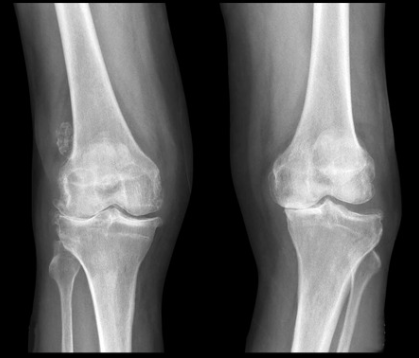
変形性膝関節症の診断
膝の痛みの場所や圧痛の有無、可動域や水が溜まっているかなどをチェックします。またレントゲンで膝の関節の隙間が減っていないか、変形がないかを確認します。
変形性質関節症の治療
まずは炎症を抑えることが重要です。そのためには炎症を抑える薬、湿布、塗り薬、サポーターなどで治療します。またヒアルロン酸の注射を行い、骨同士ぶつかっている膝に潤滑液を注入し、炎症と痛みの軽減を図ります。並行してリハビリをや物理療法を行い、総合的に治療していきます。
半月板損傷
半月板とは膝の骨と骨の間のクッションであり、膝を安定化させる役割があります。その半月板が損傷することで膝の痛みが生じることを半月板損傷と言います。損傷の原因は複数あり、膝を捻るなどの大きな力が膝に加わることにより生じるもの,繰り返す微外傷により生じるもの,解剖学的破格を原因としているもの(円板状半月,膝窩筋腱溝付近のhypermobile meniscusなど).加齢による変性に起因するもの,などに分類できる。また靱帯損傷に合併するものでは前十字靱帯(以下.ACL)損傷が一番多く.脛骨が前方に亜脱臼するため,内・外側ともに,中~後節部の縦断裂が生じることが多いです。

半月板損傷の診断
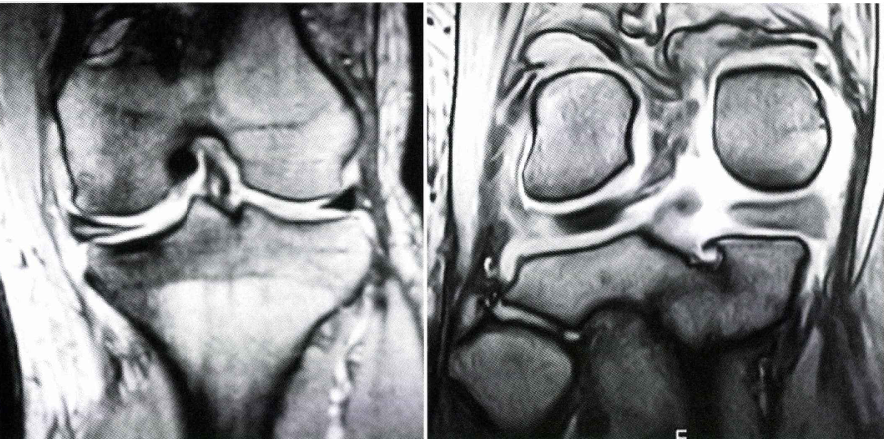
膝の痛み、圧痛の場所、可動域、水が溜まっているかどうかを診察で確認します。またマックマーレーテストと言い膝をねじることで痛みを誘発する診察法も行うことがあります。レントゲンを行い、膝の関節の隙間があるかどうか、変形性があるかどうかもチェックします。半月板損傷を疑う場合はMRIを行うことで半月板損傷の確定診断を行います。
半月板損傷の治療
まずは炎症を抑えることが重要です。そのためには炎症を抑える薬、湿布、塗り薬、サポーターなどで治療します。並行してリハビリをや物理療法を行い、総合的に治療していきます。当院では導入検討中ですが、PRPという再生医療の注射を行い、半月板の修復を促す治療があります。導入次第患者さまにお知らせさせていただきます。
保存治療で痛みが改善しない場合は、手術ができる病院へ紹介することがあります。
引用・参考
- 【膝半月板損傷診療マニュアル】半月板損傷の治療選択 保存治療、切除術、縫合術(解説) 堀部 秀二(大阪府立大学 大学院総合リハビリテーション学研究科) Orthopaedics(0914-8124)26巻13号 Page39-45(2013.12)
足の痛み
変形性足関節症
膝の変形ほど頻度は多くないですが、足首の軟骨がすり減り、痛みを生じる病気があります。これを変形生足関節症と言います。様々な遺伝子素因と加齢に伴う関節軟骨の劣化を背景として,使いすぎや体重過多による慢性負荷や様々な程度の外傷性負荷を契機に軟骨摩耗が起こり始め,急性増悪時の炎症反応に化学的(生物学的)負荷の積み重ねで,軟骨摩耗や骨棘形成,関節包の肥厚といった形態的変化とともに症状が進行してゆきます。怪我をきっかけになる場合が多く、次いでリウマチによる関節の破壊で起こると言われています。
変形性足関節症の診断
足首の痛みの場所や可動域の確認します。次にレントゲン、特に体重をかけた時のレントゲン画像で足首の関節の隙間があるかどうかを確認します。
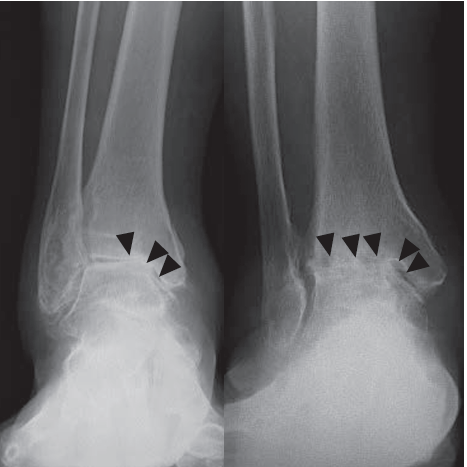
変形性足関節症の治療
まずは炎症を抑えることが重要です。そのためには炎症を抑える薬、湿布、塗り薬、サポーターなどで治療します。また足底板という靴の中に入れる中敷きを作成し、体重が分散されるように努めます。並行してリハビリをや物理療法を行い、総合的に治療していきます。
保存治療で痛みが改善しない場合は、手術ができる病院へ紹介することがあります。手術は関節固定術や人工関節術があり、変形の具合で術式が決まります。
引用・参考
- 変形性足関節症に対する治療戦略(解説). 谷口 晃(奈良県立医科大学 整形外科学教室), 田中 康仁. 日本整形外科学会雑誌(0021-5325)97巻11号 Page1011-1017(2023.11)
外反母趾
外反母趾による痛みや変形を愁訴に整形外科外来を受診する患者は,年々中高年の患者のみならず小児から高齢者まで年齢的にも幅広く受診しています。3年に1回行われる厚生労働省の患者調査では,1984年(昭和59年)のデータを基準として外反母趾患者統計を比較すると,2011年(平成23年)では外来受診は7倍に増加しました。さらに2017年(平成29年)では外来受診は13倍に増加しています。その理由としては、疫学的に患者の90%を占める女性が社会の第一線で活躍する場が多くなったこと,そして足に対する美容や整容に対する意識が高まったことなどがあげられます。
わが国では外反母趾角20°以上が外反母趾と定義され,その症状は第1中足骨頭が内側に突出した部分(バニオン)の痛みや趾神経障害にとどまらず,基節骨の外転・回内の結果,爪縁が地面や第2趾と接触して生じる爪周囲炎,crossover toe変形での機械的刺激や第2,3趾槌趾,第2,3中足骨頭下の胼胝,あるいは転倒リスクの増大など多岐にわたります。
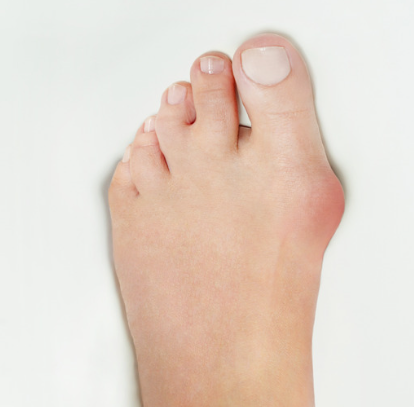
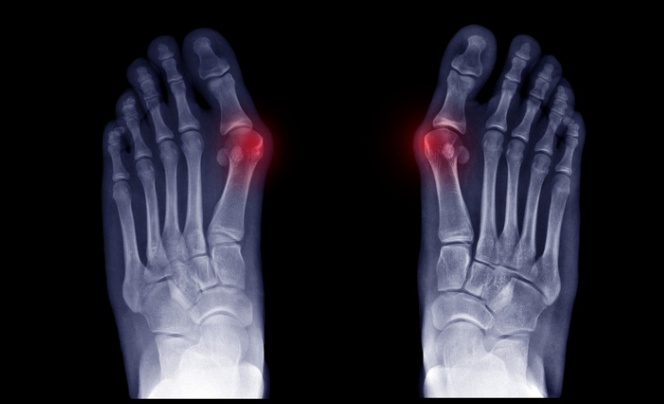
外反母趾の診断
診断はある程度見た目でできます。診察では痛みの場所や魚の目の場所、偏平足がないかなどを確認します。またレントゲンを撮ることで外反母趾の重症度をチェックします。
外反母趾の治療
外反母趾の症状は人それぞれであり,変形の程度と痛みの強さは直結しない.外反母趾は命にかかわる病気ではないので,手術による合併症を考慮すれば,無症状や症状の軽いものは変形の程度によらず保存治療の対象と考えます。また症状の強いものでも,十分な保存治療がなされてこなかったもsのに対しては,まずは保存治療を行うことを推奨しています。
保存治療でまず行うことは靴選びの提案です。外反母趾は変形そのもので痛いことはほとんどなく,靴との干渉が主な痛みの理由です。靴選びの指導は,具体的にはトゥボックスが広いもの,靴の先端が母趾寄りのもの,母趾の骨突出部に縫い目がなく,かつ同部の素材が柔らかいあるいはストレッチ可能な素材であるものを選びます。ただ単にサイズが大きい靴を選択している患者には,靴の中での前後の遊びによってむしろ趾がトゥボックス内に詰まってしまうので逆効果であること,また靴紐を適度に締めることも重要です。

運動療法には母趾の拘縮改善を目的としたストレッチ体操と,母趾外転筋の筋力強化を目的とした筋力増強訓練があります。ストレッチ体操としては,両側母趾に幅広のゴムをかけて,踵を合わせたまま両足のつま先を開いて5~10秒間をキープする,いわゆるホーマン体操を行います。.

または自身の手を用いて母趾を内反させるストレッチを指導する.母趾外転筋の筋力増強訓練としては足趾の自動開排運動(じゃんけんのパーの字をつくる)も行います。.

また並行して除痛目的に足の装具も作成も提案させていただきます。
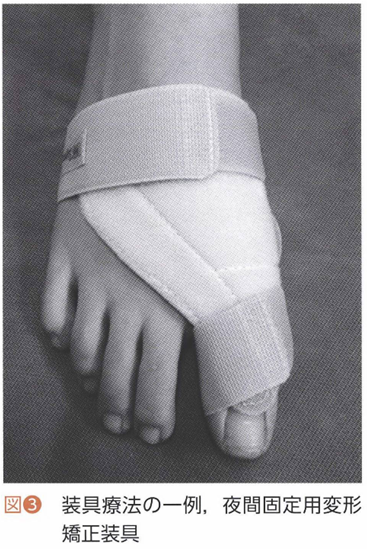
引用・参考
- 【足のリハビリテーション診療パーフェクトガイド】外反母趾に対する運動療法(母趾外転筋運動訓練)(解説). 佐本 憲宏(国保中央病院). MEDICAL REHABILITATION(1346-0773)254号 Page129-136(2020.10)
- 治療選択誌上ディベート(第16回) 外反母趾の治療選択 保存治療VS手術 保存治療の立場から(解説). 松本 卓巳(東京大学医学部附属病院 ティッシュ・エンジニアリング部). Loco Cure(2189-4221)5巻2号 Page142-146(2019.05)
足底筋膜炎
50歳以上では10人に1人が踵痛を自覚していると言われており,多いのが足底腱膜炎です。繰り返しの荷重によるストレスで足の裏側のスジに負担がかかり、炎症を起こして踵の痛みになる病気が足底筋膜炎です。肥満や偏平足、長時間の立位が必要な仕事の方、クッション性の低い靴の使用などがなりやすいと言われています。足底腱膜炎は保存治療で大多数の患者さまがよくなりますが、1~2割が難治性になると言われていますので注意が必要です。
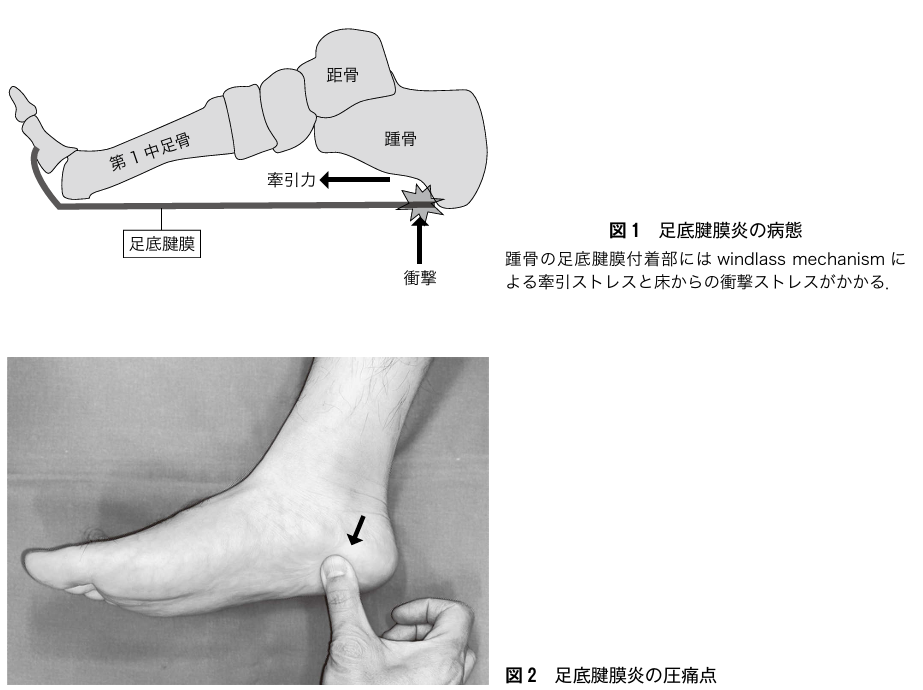
足底筋膜炎の診断
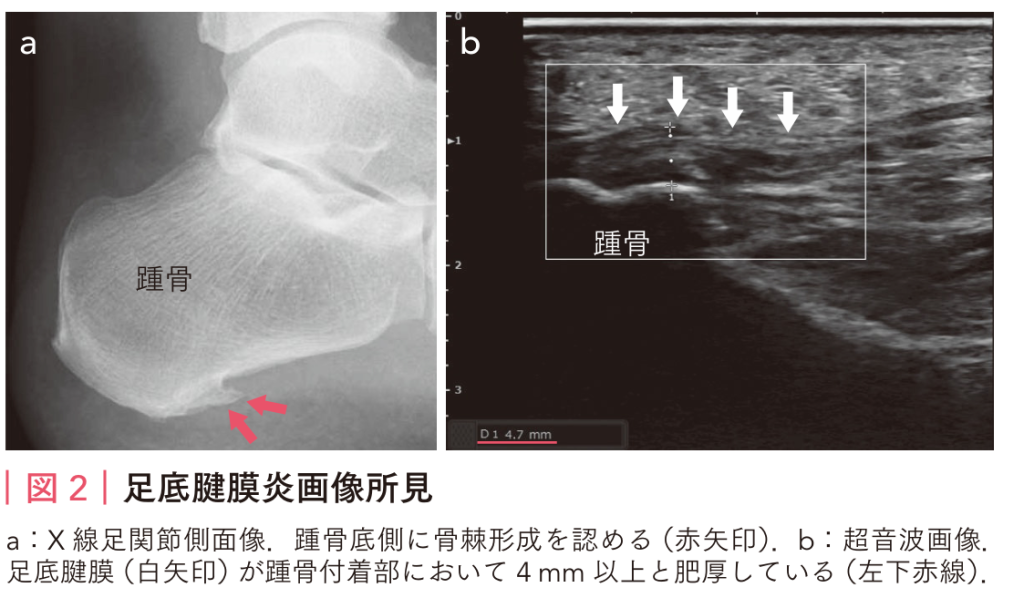
上記の図のように踵の内側に痛みの場所があることが特徴です。またレントゲンで65%の人に踵の棘があると言われております。またエコーで分厚く脹れた足底筋膜を確認できると診断に近づきます。
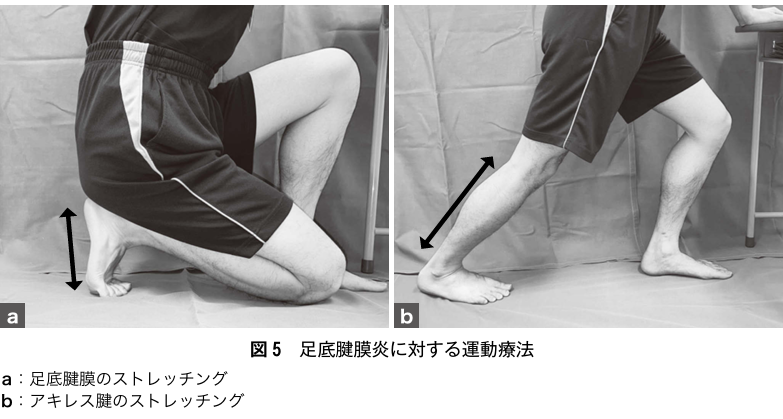
足底筋膜炎の治療
基本的に保存治療を行い、その中でも運動療法が重要です。アキレス腱および足底腱膜のストレッチングが有効であり,足底腱膜炎に対して第一選択となる治療法です。ストレッチングの頻度・時間などに一致した見解はありませんが、当院では30秒×4回(合計2分間)のアキレス腱ストレッチングを1日1~3回行うことを患者さまに提案しております。高齢者では関節の拘縮があると十分なストレッチング動作を行えないことが多い.その場合,テニスボールやゴルフボールを用いた筋肉マッサージを当院では提案しています。
またサポーターや装具も有効で、踵部に除圧加工を施した足底挿板の使用を薦めています。

炎症を抑える薬や湿布、塗り薬、注射などの併用し治療することもございます。物理療法やリハビリも可能であり、総合的に治療し、痛みを慢性化させないことを目標に治療しています。
引用・参考
- 【高齢者足部・足関節疾患 外来診療のコツとトピックス】足底腱膜炎(解説). 牧 昌弘. 臨床整形外科(0557-0433)57巻6号 Page767-772(2022.06)
- 特集足底の痛み 足底腱膜炎の診かた 高橋 謙二 MB Orthop.36(3):9-16,2023
- 【ちょっと待って,その痛み大丈夫?-“見逃してはいけない痛み”への安全なアプローチ】こんな痛みには要注意! 足底部痛(解説)天羽 健太郎(聖路加国際病院 整形外科) Medicina(0025-7699)59巻10号 Page1712-1715(2022.09)


